Urologia, la cura delle vie urinarie
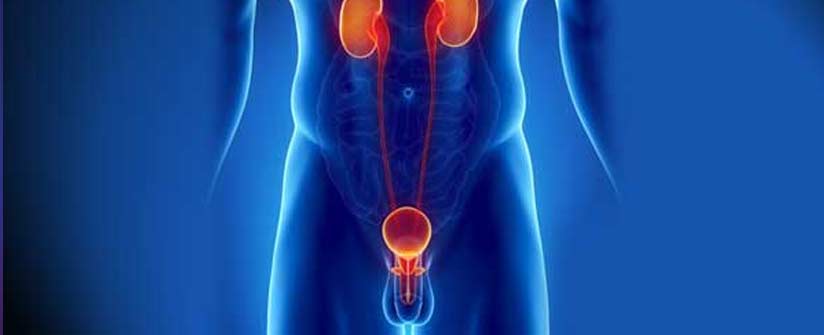
L’urologia è una disciplina medico-chirurgica che si occupa delle malattie delle vie urinarie e del sistema urogenitale (reni, ureteri, vescica, prostata ed organi genitali maschili esterni).
L’apparato urinario (oggetto di studio della nefrologia) e quello genitale (interesse delle discipline ginecologiche e andrologiche) sono infatti profondamente interconnessi sia dal punto di vista embriologico (cioè originano dalla stessa porzione dell´embrione), sia anatomicamente.
L´urologia è per l´appunto quella branca della medicina che si occupa di patologie che interessano sia l´uno che l’altro.
CENNI STORICI
Il termine “urologia” fu utilizzato per la prima volta nel 1840 da Leroy d´Etiolles, uno dei promotori della litotrissìa a Parigi. In realtà la storia dell´urologia affonda le sue radici in tempi molto antichi nel Sud Italia e nella Magna Grecia. Nel V° sec. A.C.fu Ippocrate a lasciare in eredità agli urologi alcuni termini entrati a far parte del lessico medico e tuttora utilizzati: disuria (difficoltà ad urinare), stranguria (minzione dolorosa), iscuria (la minzione “goccia a goccia” che si ha nella ritenzione urinaria). Le testimonianze riscontrate nel Corpus Hippocratiucum tuttavia sono troppo disomogenee e frammentarie perchè si possa presupporre una sua precisa conoscenza dell´apparato urogenitale da un punto di vista strettamente anatomico. Perchè venga riorganizzato e canonizzato l´insieme delle conoscenze in campo urologico bisognerà attendere fino al III° sec. A.C, con la Scuola Medica di Alessandria. In particolare ad Erofilo è attribuita prima descrizione anatomica della prostata, da lui definita come “prostatai adenoides”, mentre ad Erasistrato si fanno risalire alcunis scritti in cui è spiegato l´uso di sonde d´argento nell´ esplorazione dell´uretra in caso di ritenzione urinaria. Un contributo determinante negli studi urologici venne poi dato nel II° secolo d.C da Galeno, i cui studi anatomici si basavano tuttavia su dissezioni di animali, in quanto la legislazione imperiale allora vigente non consentiva le autopsie sui cadaveri umani. Soltanto dal 600 d.C. la pratica dell´uroscopia (l´esame delle urine per colore, aspetto e densità, con osservaziuone diretta delle stesse da parte del medico) venne teorizzata dalla medicina bizantina, in particolare attraverso i contributi di Teofilo Protospatario e Giovanni Attuario, e divenne un elemento imprescindibile della visita medica, diffondendosi ben presto in tutta l´Europa. Nel Medioevo l´urologia medievale conobbe tra il 1000 e il 1200 un periodo di grande progresso grazie alla Scuola Medica di Salerno, rinomata per la competenza dei suoi medici nella cura dei calcoli vescicali. Con l´avvento del Rinascimento ci fu un notevole incremento negli studi anatomici: la pubblicazione del De humanis corporis fabbrica del medico belga Andrea Vesalio nel 1543 segna uno spartiacque tra l´anatomia antica e quella moderna. Un ulteriore imput agli studi anatomici viene dato dall´invenzione del microscopio. Nel 1661 il fondatore della microscopia clinica Marcello Malpighi parla per la prima volta di glomeruli renali e vascolarizzazione microscopica del rene. In generale durante tutto il 1600, vengono meglio definite le linee-guida nello studio dell´anatomia dell´apparato urogenitale e in particolare del rene, con particolare riferimento ai meccanismi della diuresi. Thomas Bartolini (1616-1681) fu il primo a descrivere finalmente la prostata esattamente nel modo in cui la conosciamo oggi ma sarà Giovan Battista Morgagni (1682 – 1771) a parlare nel suo trattato di una grande varietà di patologie dell´apparato urogenitale, tra cui l´ipertrofia prostatica e i tumori dei reni e della vescica, tanto da essere considerato il padre dell´anatomia patologica moderna. Meno repentino lo sviluppo della chirurgia in campo urologico. E´ del 1827 il primo intervento chirurgico per ipertrofia prostatica condotto per via addominale retropubica di cui si hanno notizie, svolto in Francia da Jean Amussat. Nel 1899 invece Paul Freyer eseguì a Londra per la prima volta un´adenomectomia prostatica transvescicale, con una tecnica peraltro ancora in uso oggi. Ai primi anni del 1900 viene fatta risalire la messa a punto dei primi strumenti endoscopici, poi via via sempre più pefezionati nel corso di tutto il secolo. In italia il riconoscimento scientifico dell´urologia si ebbe definitivamente nel 1921, anno in cui viene rifondata la SIU (Società Italiana di Urologia).
SCUOLE DI FORMAZIONE, UNIVERSITA’ E CORSI DI AGGIORNAMENTO
In Italia la durata del corso di Specializzazione in Urologia è di cinque anni. Ciascun anno di corso prevede ore di didattica ed attività di assistenza da effettuarsi presso le strutture sanitarie, Universitarie o Ospedaliere convenzionate. L´attività di assistenza presso i reparti urologici accreditati (reparto, ambulatorio, servizi e sala operatoria) è obbligatoria per ogni specializzando; differenziata per anno di corso prevede un impegno orario annuo complessivo, per specializzando, uguale a quello previsto per il personale medico a tempo pieno operante nel Servizio Sanitario Nazionale. L´ammissione alle Scuole avviene in seguito a concorso pubblico per titoli ed esami (di regola quiz a risposta multipla). Il numero degli specializzandi da ammettere annualmente alle singole Scuole è determinato, per ogni Università, in base ad una programmazione triennale a livello nazionale. La Legge Italiana prevede una riserva di posti a favore dei medici straniere provenienti dai paesi in via di sviluppo. Negli Atenei delle seguenti città i è possibile specializzarsi in urologia:
Bari, Bologna, Brescia, Catania, Catanzaro, Chieti, Pisa, Firenze, Foggia, Genova, L´Aquila, Messina, Milano, Modena, Napoli, Novara, Padova, Palermo, Parma,Perugia, Roma, Sassari,Siena, Torino,Trieste Varese Verona. Tra i Master, d asegnalare nell´Anno Accademico 2010-2011 quello in Oncologia Prostatica organizzato dall´Università di Torino.
PRESENZA IN ITALIA ED EFFICACIA SULLA POPOLAZIONE
Una recente inchiesta svolta dalla SIU (Società Italiana di Urologia) ha evidenziato come ogni anno in Italia si registrino oltre 30.000 nuovi casi di cancro della prostata ed 8.000 decessi legati a questa patologia. E se si ha un parente in famiglia (come un fratello, un padre o uno zio) che ne ha già sofferto, il rischio di ammalarsi si moltiplica per ben otto volte. Ciò nonostante l´attenzione dei cittadini sia a livello preventivo che diagnostico non è sempre ai massimi livelli: l´Ista conferma infatti che solo il 25% della popolazione maschile si sottopone ad una visita specialistica a carattere esclusivamente preventivo. Di questo 25%, solo il 3.5 % ha effettuato una visita specialistica urologica. A questo proposito sul sito ufficiale della SIU è possibile visionare un decalogo nel quale vengono esplicate le linee guida per una corretta prevenzione delle patologie legata alla prostata.
TRATTATO DESCRITTIVO
Le patologie delle vie urinarie
– L’ematuria
Si definisce ematuria la presenza di sangue nelle urine. Questa evenienza è il segnale di una malattia a livello delle vie urinarie o dei reni e può essere talmente abbondante da conferire un colore rossastro alle urine. Se, da un lato, l’ematuria può essere associata a patologie molto gravi, come tumori all’apparato escretore e soprattutto alla vescica, in altri casi è il sintomo di disturbi meno gravi, come la presenza di calcoli che, sfregando contro le pareti degli organi in cui sono localizzati, possono causarne il sanguinamento e provocare forti dolori alla zona lombare. Inoltre, anche infezioni dovute al ristagno di urina possono causare perdite ematiche, così come la pielonefrite, un’infezione ai reni.
– Infezioni dell’apparato escretore
Batteri e virus possono annidarsi in diverse aree dell’apparato urinario: l´uretra, la vescica, l’uretere e i reni. In tutti i casi si avverte dolore durante la minzione (il processo di emissione dell´urina) e nella regione lombare, le urine diventano maleodoranti e può comparire un pò di febbre. La metodologia diagnostica necessaria in questi casi è l´esame delle urine, in cui un elevato numero di globuli bianchi (superiore a 10000/ml), la presenza di batteri (almeno 100000/ml), globuli rossi e nitriti e l´aumento del pH sono segni di cistite. Attraverso l’urinocoltura è, poi, possibile stabilire quale ceppo batterico ha causato l’infezione. L’uretra è il dotto che convoglia le urine all´esterno, mentre l´uretere le trasporta dai reni alla vescica. Per quanto riguarda le infezioni batteriche che li possono colpire si parla, rispettivamente, di uretriti, ureterili, pielonefriti e cistiti. Tra queste la più diffusa e nota è, senza dubbio, la cistite. La vescica è un organo muscolare cavo che ha la funzione di raccogliere le urine che vengono prodotte dai reni. E´ possibile considerare quest’organo come un’ampolla costituita da un collo e da un fondo, che è la parte in cui viene realmente depositata l’urina. Nelle dorme il collo è il punto di uscita delle urine attraverso l’uretra, mentre nell’uomo l’uretra posteriore continua nell’uretra anteriore all’interno del pene. La parete della vescica è formata da diversi strati: il più interno è detto tonaca mucosa ed è un epitelio di rivestimento, lo strato intermedio è un tessuto connettivale e prende il nome di tonaca propria e, infine, esternamente è presente una tonaca muscolare; quest´ultima è rivestita da un ulteriore strato connettivale detto tonaca sierosa. Lo svuotamento periodico della vescica è controllato da un riflesso automatico regolato dal midollo spinale. La cistite colpisce soprattutto le donne perché nel loro caso l’uretra, che è una barriera naturale all’ingresso dei batteri, è molto breve e il suo sbocco è situato vicino all’ano. Inoltre in alcune donne l’alterazione di uno dei numerosi meccanismi di difesa che, normalmente, impediscono la colonizzazione della vescica aumenta il rischio di contrarre un’infezione. Fra queste barriere vi sono i glicosaminoclicani, molecole presenti in diversi tipi di tessuti e una proteina renale si ritrova nell’urina, che impediscono l’adesione dei patogeni alla parete della vescica, l’acidità all’interno della vagina e dell’urina, anticorpi specifici sulla parete della vescica e i batteri non patogeni normalmente presenti nell´organismo, impediscono la crescita dei patogeni. I fattori che possono alterare tali sistemi di difesa sono le terapie antibiotiche, antitumorali o immunosoppressive, alcune malattie croniche debilitanti, l’uso di cateteri e la vaginite, che può essere dovuta a infezioni da parte di Trichomonas, Candida o, meno frequentemente, Clamidva trachomatis o Neisseria gonorrhoeae. Infine, è stata riscontrata una maggiore predisposizione alle cistiti durante la gravidanza, a causa della diminuzione del tono dell´uretere e della contrazione dell´uretra e nella posnenopausa, dato che le variazioni degli equilibri ormonali che caratterizzano questa fase della vita della donna creano un ambiente favorevole per la crescita di batteri che generalmente colonizzano la vagina e l´intestino. Il maggiore responsabile della cistite batterica è Escherichia coli (80% dei casi), un ospite abituale dell´intestino, generalmente non patogeno; sono riscontrabili, inoltre, cistiti da Stafllococcus epidermidis (9%), Streptococcus fecalis (1-3%) e altri germi della flora fecale come Proteus, Klebsiella, Serratia, Enterobacter e Pseudomonas. La cura richiede l´assunzione di farmaci, ma esiste una forma di cistite, detta interstiziale, in cui non è possibile riscontrare l´infezione e che non regredisce con il trattamento antibiotico. Inoltre, la cistite può essere anche causata da traumi o contusioni, ad esempio in seguito a rapporti sessuali intensi o perché vengono indossati jeans molto stretti. È anche possibile che si presentino delle ricadute, in cui si ha nuovamente l’infezione da parte dello steso microrganismo; ciò può essere dovuto al fatto che quest’ultimo ha raggiunto anche il rene o, negli uomini, ad una prostatite batterica cronica. Infine, è da ricordare che, benché si tratti di un disturbo prevalentemente femminile, anche gli uomini ne vengono colpiti (10% dei casi), soprattutto al di sopra dei cinquant’anni, l’ipertrofia prostatica (aumento delle dimensioni della prostata) può provocare un ristagno dell’urina che favorisce l’insorgenza di cistiti. La prevenzione della cistite prevede una dieta povera di alcune spezie, come pepe e senape, di salumi grassi e insaccati e di cibi che contengono conservanti. Inoltre, l’abuso di superalcolici può aumentare l’infiammazione e le bevande gasate possono innalzare il PII dell’urina, favorendo la crescita batterica. Infine, per favorire la diuresi è buona abitudine bere ogni giorno una quantità d’acqua adeguata. Contrariamente alla vescica i reni sono degli organi parenchimatosi (cioè pieni). La loro unità funzionale è chiamata nefrone ed è costituita da un insieme di capillari sanguigni all´interno dei quali scorre il sangue da purificare e da tubuli in cui scorre l’ultrafiltrato ematico, che uscirà da essi sotto forma di urina. La disciplina medica che si occupa in modo specifico delle patologie renali è la nefrologia. Tuttavia, alcune patologie a carico dei reni sono anche campo d´azione dell´urologo. Fra le infezioni batteriche, la pielonefrite interessa proprio questi organi e, se trascurata, può portare a insufficienza renale cronica. In particolare, la pielonefrite acuta è spesso provocata dagli stessi germi che causano la cistite (Escherichia coli – 70-95% dei casi – e Stafilococco), che possono raggiungere il rene per via ematica o linfatica o risalendo le vie urinarie. Tuttavia, la gamma dei batteri che danno questa malattia si amplia rispetto ai casi di cistite e include, fra gli altri, Klebsiella ed Enterobacter. La colonizzazione può avvenire a causa di un prolungato ristagno delle urine o per la presenza di calcoli che portano allo sviluppo di coliche renali o cistiti asintomatiche, trascurate o particolarmente aggressive; il basso pH delle urine, il rilascio di fattori che attivano il sistema immunitario e l’attività antibatterica della mucosa della vescica urinaria proteggono dall´infezione e, se sono alterati, favoriscono l’insediamento del patogeno. Inoltre, durante la gravidanza l’utero può comprimere le vie escretrici, favorendo l’insorgenza della pielonefrite, diabete e altre malattie debilitanti. I sintomi tipici della pielonefrite acuta si manifestano rapidamente (in poche ore o in un giorno) e sono febbre alta, nausea, ematuria (presenza di sangue nelle urine) e dolore ai reni o alla schiena e la terapia prevede la somministrazione di antibiotici.
Se le urine prodotte non vengono correttamente eliminate attraverso gli ureteri per la presenza di malformazioni o calcoli, o se refluiscono al rene dalla vescica può svilupparsi una pielonefrite cronica. In questo caso il soggetto affetto può soffrire di ipertensione e nausea e possono essere ritrovati globuli bianchi nelle urine. Questa patologia può essere curata con gli antibiotici; la somministrazione per via orale è consigliata solo nei casi lievi, mentre se l´infezione è più grave è necessaria l´iniezione o il ricovero ospedaliero. Infatti, se trascurata, questa malattia può portare ad un´insufficienza renale cronica. Si parla in modo specifico di glomerulonefrite quando l’infezione batterica causa l’infiammazione dei nefroni. In particolare, la forma acuta può comparire in seguito all’infezione da streptococchi delle vie respiratorie e della pelle; i suoi sintomi sono gonfiore, leggero pallore, ipertensione, scarsa produzione di urine e assenza di appetito e la cura prevede il trattamento antibiotico. È, tuttavia, da ricordare che questa patologia può anche essere indipendente da un’infezione e avere origine autoimmunitaria. In alcuni casi l’infezione batterica può essere silente, cioè non manifesta sintomi; si parla, perciò di batteriuria asintomatica. L’unico modo per identificarla è un’urinocoltura. Queste infezioni possono riguardare sia le alte che le basse vie urinarie e nell’uomo è associata, spesso, a un’ostruzione delle vie dell’apparato escretore o a patologie della prostata. Inoltre è molto importante identificarle nel corso di una gravidanza, dato che circa il 30% delle gestanti soffre di pielonefrite acuta, che aumenta i rischi per il feto.
– Altre patologie a carico dei reni
Il rene policistico è una malformazione ereditaria in cui all´interno del rene si formano delle cisti, vescicole ripiene di liquido, che possono ostacolare la corretta filtrazione. È oggetto di studio da parte della nefrologia. Un’altra patologia congenita è il rene a ferro di cavallo. Questa malattia colpisce una persona su 600 ed è molto più frequente nella popolazione maschile. La malformazione riscontrabile è una fusione dei reni che può interessare la parte superiore o quella inferiore; ci si ritrova, così, in presenza di un unico organo che assume la caratteristica forma a ferro di cavallo. Questa particolare anatomia predispone all´insorgenza di calcoli renali e alle infezioni delle vie urinarie, ma, spesso, rimane nascosta fino a che il soggetto non debba, per qualche motivo, sottoporsi a un esame ecografico. I calcoli renali sono cristalli solidi che si formano in seguito alla precipitazione dei Sali minerali (calcio, acido urico, cistina e fosfato di ammonio magnesiaco) presenti nelle urine. Si presentano sotto forma di sassolini le cui dimensioni possono variare molto. I reni svolgono un ruolo fondamentale in quanto eliminano i Sali in eccesso, e regolano la composizione e la quantità dell’urina, mantenendo costante la concentrazione ionica e il ph dell’urina. Inoltre, neutralizzano le sostanze tossiche e regolano la pressione arteriosa. I calcoli si possono formare a causa di un’alimentazione troppo calorica o troppo ricca di calcio, in seguito ad una insufficiente produzione di urina causata da una scarsa assunzione di liquidi. Nel 40% dei casi i calcoli si formano in entrambi i reni; inoltre possono essere localizzati anche nell´uretere e nella vescica. Spesso non provocano fastidio per molto tempo e nel momento in cui l´organismo tenta di espellerli attraverso le vie urinarie sono talmente grossi da non riuscire a passare nell´uretere, causando una colica renale. In questa situazione si avverte un dolore molto forte che, dal fianco, si estende ai genitali e alla gamba; altri sintomi sono sudorazione, pressione alta, nausea e febbre. Tale fase acuta viene trattata, spesso, con antidolorifici e antispastici e la prima cura si basa sull’assunzione di elevate quantità di acqua per diluire le urine e favorire la diuresi. Inoltre vengono somministrati inibitori della formazione di calcoli (citrati) e può essere utile controllare la propria dieta: sono consigliate frutta, verdura e patate, mentre si sconsiglia di mangiare crostacei, sardine, spinaci, agrumi, frutta secca, latte, formaggi, cavoli, carne di maiale e selvaggina. La diagnosi prevede esami del sangue e delle urine, ecografia, radiografia e urografia, una tecnica radiografica che permette di visualizzare le vie urinarie tramite l’utilizzo di un liquido di contrasto. Se i calcoli non possono essere eliminati agevolmente attraverso le vie urinarie si deve ricorrere alla loro frantumazione con onde d’urto o devono essere rimossi chirurgicamente. Nel caso dei calcoli ureterali è possibile la rimozione per via endoscopica. Esiste, infine, tutta una serie di masse renali identificabili mediante ecografia o TAC che corrispondono a tumori. Fra queste sono comprese formazioni benigne, come le cisti, l’adenoma renale, l’oncocitoma e l´angiomiolipoma. L’adenocarcinoma a cellule chiare è, invece, il più comune tumore maligno al rene, rappresentando il 90% delle neoplasie renali e il 3% di tutti i tumori maligni; si manifesta con presenza di sangue nelle urine e dolore addominale o ai fianchi e la terapia più frequente è quella chirurgica.
– Altre patologie della vescica
Oltre all’infezione da parte de germi la vescica è soggetta a una serie di disfunzioni che possono essere o meno di origine congenita. Una grave malformazione ereditaria è l’estrofia della vescica, in cui l’organo sporge all’esterno dell´addome a causa dell’incapacità funzionale dei muscoli che dovrebbero contrastare la pressione dei visceri (mesoderma addominale). Questa patologia colpisce un individuo ogni 50000 nati vivi ed è più frequente nei maschi. In essa si ha uno sviluppo incompleto della parte anteriore della vescica, dell’uretra e della parete addominale; inoltre, la sinfisi pubica, articolazione della parte bassa del bacino, è caratterizzata da un’ampia separazione nel centro. Questa malformazione può essere risolta chirurgicamente mediante una ricostruzione primaria, che è particolarmente efficace se effettuata entro il primo anno di vita. La maggior parte dei bambini sottoposti a questo intervento sviluppa una capacità di minzione corretta senza alcun danno alla funzionalità renale. Nel 13-20% dei casi, però, i pazienti possono presentare problemi ai reni. Altre malformazioni congenite riguardano l’uraco, cioè il condotto che collega la vescica all´ombelico e che dovrebbe richiudersi dopo la nascita. Ad esempio, la fistola dell’uraco, in cui questo è aperto a livello dell´ombelico, causa un deflusso di urina; inoltre è possibile che difetti di questo dotto portino allo sviluppo di cisti o che in soggetti adulti si abbia la formazione di tumori. Infine, anche i diverticoli vescicali, dilatazioni che si presentano come piccoli sacchetti, possono essere congeniti, ma, più spesso, sono dovuti a un’ostruzione dell’uretra. Tra le patologie alla vescica non ereditarie una di quelle più diffuse è la ritenzione urinaria, che colpisce soprattutto gli uomini, in cui la causa principale è l’ipertrofia prostatica, cioè un ingrossamento della prostata che arriva a strozzare l’uretra. In altri casi la ritenzione è dovuta a un´infiammazione dell’uretra o, più raramente, dalla presenza in quest’ultima di un calcolo. La vescica può anche andare incontro allo sviluppo di tumori, che, a seconda della loro origine, possono essere suddivisi in tumori endoteliali e tumori mesenchimali. I primi derivano dalla mucosa che riveste la cavità interna della vescica e corrispondono al 90% dei casi di tumore a quest´organo. Ne esistono sia forme benigne, come il papilloma invertito e il papilloma esofitico, sia forme maligne: il carcinoma papillare uroteliale e il carcinoma in situ. I tumori mesenchimali, invece, rappresentano solo il 5% dei cancri alla vescica e derivano dalla sua muscolatura o dal tessuto connettivo della parete. I più comuni sono il leiomioma, benigno e il leiomiosarcoma, che si riscontra negli adulti ed è maligno; infine, una forma tumorale maligna dell’infanzia è il rabdomiosarcoma embrionale. Il restante 5% dei casi è costituito da tumori di origine epiteliale, come gli uroteliali, ma che non insorgono nell´urotelio, come il carcinoma a cellule squamose e l’adenocarcinoma, entrambi maligni; inoltre è possibile che si sviluppi un tumore di origine neuronale, il carcinoma a piccole cellule.
– Altre patologie dell’uretere
L’uretere è il condotto che collega la pelvi del rene, in cui si raccolgono le urine prodotte dai nefroni, alla vescica, dove termina a livello del meato (o orifizio) ureterale. Perciò nell’uomo vene sono due, uno per ciascun rene, ognuno dei quali convoglia l’urina nella vescica. La cavità interna è rivestita da una tonaca mucosa analoga a quella riscontrabile nella vescica; questa è circondata da uno strato muscolare e, più esternamente, da una tonaca avventizia, di tipo elastico. Fra le malformazioni che possono colpire quest’organo ve ne sono alcune che derivano da un anomalo sviluppo embrionale. E´ questo il caso dell’atresia ureterale, in cui è presente, al massimo, un abbozzo dell’uretere, che, comunque, termina a fondo cieco. Inoltre, è possibile che si abbia una duplicazione dell’uretere, che può essere parziale o totale (uretere duplice); in generale, tanto più precocemente nel corso dello sviluppo è avvenuto lo sdoppiamento dell’abbozzo dell´organo, tanto maggiore sarà la lunghezza del ramo secondario. Eventuali restringimenti del condotto sono detti stenosi e possono essere dovuti a cause intrinseche o estrinseche. Fra le prime vi sono calcoli, coaguli di sangue, tumori e la cosiddetta vescica neurologica, ossia un’alterazione della funzionalità della vescica dovuta a una patologia a carico del sistema nervoso. Inoltre le stenosi possono essere malformazioni congenite o derivare da fenomeni infiammatori o fibrosi retroperitoneale sclerosante, una patologia causata dalla formazione di tessuto fibroso infiammatorio nell´addome. Le cause estrinseche di una stenosi possono, invece, essere una gravidanza in corso, durante la quale la muscolatura dell´uretra può rilassarsi o il condotto può essere compresso dall´utero, infiammazioni di organi adiacenti, tumori ed endometriosi, una malattia ginecologica in cui si ha una proliferazione in sedi anomale dell’endometrio, che, normalmente, riveste la cavità dell’utero. In alcune malformazioni l’uretere può sfociare in punti diversi rispetto alla vescica; in questi casi si parla di ectopia ureterale. I casi meno gravi portano l’urina ad essere riversata nell’uretra, mentre la situazione è più problematica se l’uretere sbocca nelle vescichette seminali, nei dotti eiaculatori, nei dotti deferenti o nell’utricolo prostatico. Nella donna l’ectopia uretrale può, invece, coinvolgere il vestibolo vaginale, l’utero o il dotto di Gartner (che è il residuo del corrispondente epididimo maschile). Inoltre, uno sviluppo errato può portare alla formazione di una dilatazione della parte terminale del dotto che è nota come ureterocele, mentre nel caso in cui l´organo sia troppo dilatato si parla di megauretere. Infine, in alcune situazioni l´uretere ha un percorso modificato che lo porta dietro alla vena cava. In questo caso si parla di uretere retrocavale. I tumori che prendono origine direttamente da elementi cellulari dell’uretere sono rari; più frequente, invece, è la formazione di metastasi. Le forme benigne sono per lo più polipi, mentre nel 90% dei casi i tumori maligni sembrano originare dalla tonaca mucosa.
– Altre patologie dell’uretra
L’uretra è il canale che, a partire dalla vescica, trasporta l’urina e, nell´uomo, lo sperma all’esterno del corpo. Negli individui di sesso maschile si divide in uretra posteriore, che passa attraverso la prostata ed è detta anche uretra prostatica e uretra anteriore, divisa in uretra bulbare e uretra peniena. La patologia più frequente dell’uretra è la stenosi uretrale, una riduzione delle dimensioni della sua cavità interna dovuta alla crescita di tessuto cicatriziale sulla parete in seguito a infezioni urinarie, traumi uretrali, introduzione di cateteri, interventi urologici o chirurgici o tumori. Inoltre, anche la Lichen Sclerosus, una malattia dermatologica, può causare stenosi dell’uretra. I principali sintomi della malattia sono difficoltà e dolore nella minzione, ematuria, infezioni urinarie, epididimiti e orchiti; inoltre, nei casi più gravi può dare ritenzione e reflussi di urina, calcoli e insufficienza renale. La diagnosi può prevedere uroflussometria, che determina il flusso dell’urina, uretrografia, tecnica radiografica che permette di visualizzare uretra e vescica tramite l’introduzione di un mezzo di contrasto e uretroscopia, che prevede l’introduzione nel dotto di un uretroscopio. Inoltre possono essere d´aiuto un’ecografia e l’urinocoltura. Il problema può essere risolto con un intervento chirurgico, che può essere condotto secondo le modalità dell´uretrotomia endoscopica, che prevede l’introduzione nell’uretra di un endoscopio dotato di un coltellino che può tagliare la cicatrice, o dell’uretroplastica, in cui viene ricostruita la parte lesa, spesso aggiungendo un tessuto sano laddove è presente la cicatrice (in genere una porzione di mucosa buccale, ma anche cute del pene o altri tessuti); nei casi più complessi sono necessari due interventi. Raramente si ha la formazione di calcoli a livello dell’uretra; nel caso, si tratta di conseguenze di stenosi uretrali pregresse. L’ascesso e la fistola uretrale, invece, sono dovuti a infezioni localizzate nell’uretra o nei tessuti che la circondano; causano gonfiori e rossore a livello dei genitali, fuoriuscita di pus e febbre e possono essere trattati con la somministrazione di antibiotici

