Nefrologia
La nefrologia è la branca della medicina interna che ha come oggetto di analisi le malattie renali. L’origine della parola è greca: “nephros” significa rene, mentre “logos” corrisponde a studio.
Lo specialista in questo campo, il nefrologo, studia il rene dal punto di vista anatomico, fisiologico e patologico. Rientrano, inoltre, nelle sue competenze l’ipertensione arteriosa e i disordini relativi agli equilibri dei liquidi corporei.
CENNI STORICI
Il rene, osservato già dagli Egizi, che lo estraevano dal corpo del defunto da imbalsamare, fu descritto da Claudio Galeno (129 o 131-201 d.C.) come un “filtro” che grazie ad un processo di attrazione, estraeva dal sangue la sierosità superflua.
Solo nel Seicento se ne cominciò a studiare l´intima struttura, grazie soprattutto a Marcello Malpighi: il grande scienziato italiano riuscì, col microscopio e con esperimenti vivisettori, a mettere in evidenza come la parte corticale dell´organo fosse disseminata di globuli (corpuscoli renali del Malpighi) ai quali attribuì la vera e propria funzione di “separazione” del sangue. Tuttavia per quasi due secoli i ricercatori ritennero questi corpuscoli dei semplici “accessori” che non intervenivano nei processi della diuresi: sarà William Bowman (1816-1892) a evidenziare lo stretto rapporto fra corpuscolo malpighiano ed il segmento iniziale a forma di ampolla del tubo renale, mentre Carl Ludwig (1816-1895) giungerà a definire sperimentalmente la funzionalità renale.
Inserendo la storia della Nefrologia nel quadro più generale della storia della medicina è interessante notare come occorra attendere almeno gli inizi dell´Ottocento per cominciare ad intravedere una suddivisione specialistica nella scienza medica, che passa dall´ambito della filosofia a quello delle scienze naturali.
Un segnale molto forte di questa separazione si può individuare nell´ambito della Scuola medica parigina, che sviluppa, attua e valorizza sul piano pratico la concezione anatomico-clinica, preludio essenziale della successiva strutturazione specialistica della medicina.
La ricerca internistica, basata lungo tutto il secolo XIX sulla semiologia fisica e su poche altre esigue indagini di laboratorio, si arricchisce successivamente divenendo sempre più complessa nei suoi riferimenti sia in ambito nefrologico, che in quello cardiovascolare, broncopolmonare, gastroenterico ed ematologico.
Nei primi decenni dell´Ottocento, la medicina aveva celebrato una vittoria molto significativa, il superamento della barriera della cavità endotoracica con l´ausilio dei mezzi acustici, mentre alla fine del secolo il corpo umano diventa quasi “trasparente” grazie all´utilizzo dei raggi x, che il fisico Wilhelm Conrad Röntgen nel 1895 mette a disposizione dei medici per rendere visibili le condizioni degli organi interni.
Da questo punto in poi la fisica, seguendo le orme che in parte la chimica aveva già tracciato, cambierà definitivamente l´aspetto dell´attività medica e dei suoi principi ispiratori. Verranno avviate nuove procedure d´indagine, nuove competenze endoscopiche specifiche, trattamenti terapeutici peculiari, che richiederanno tutti preparazione ed esperienze particolari, nonché conoscenza di manovre e tecniche speciali.
Saranno proprio la radiologia e le scienze di base (biochimica, istologia, biologia, microbiologia) a fungere da fattori condizionanti per lo sviluppo della nefrologia, ma anche della gastroenterologia e dell´endocrinologia.
PRESENZA IN ITALIA ED EFFICACIA SULLA POPOLAZIONE
Le malattie renali sono in aumento in tutto il mondo: si calcola che in Italia 1 persona su 10 soffra di insufficienza renale moderata senza saperlo, condizione che se non trattata per tempo porta al rischio di dialisi. Il nostro Paese, in ogni caso, può contare su una rete di strutture di Nefrologia tra le migliori in Europa (l´Italia è al primo posto in Europa, ad esempio, per il numero di pubblicazioni scientifiche sull´insufficienza renale, seguita da Germania e Regno Unito).
In Italia i dializzati hanno un rischio di morte del 40% inferiore rispetto agli inglesi e dell´80% in meno rispetto agli statunitensi.
Secondo recenti indagini della SIN (Società Italiana di Nefrologia), sono 961 le strutture di Nefrologia (pubbliche e private) presenti sul nostro territorio, in cui ogni anno vengono ricoverate oltre 105.000 persone.
TRATTATO DESCRITTIVO
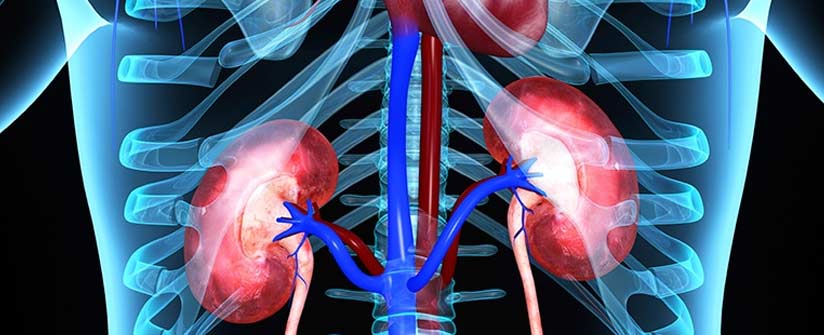
I reni sono gli organi che si occupano della filtrazione del sangue, eliminando da esso i prodotti di scarto del metabolismo, che verranno espulsi con l’urina: questo fenomeno viene definito “escrezione”.
Insieme alle vie urinarie, costituiscono l’apparato urinario.
I due reni sono alloggiati nella cavità addominale, ai lati della colonna vertebrale; sono avvolti da una capsula fibrosa e, più esternamente, da una capsula adiposa. In ognuno di essi entra l’arteria renale e ne esce la vena renale ed è possibile distinguere una porzione più esterna, detta corticale e una regione più interna, detta midollare, costituita da una serie di strutture piramidali, ognuna delle quali corrisponde a un raggruppamento di nefroni, le unità funzionali renali. Ogni rene è formato da circa 1 milione di nefroni, ognuno dei quali produce una piccola quantità di urina attraverso due fasi: filtrazione e riassorbimento.
Ogni nefrone è formato dal corpuscolo del Malpighi (composto dal glomerulo e dalla capsula del Bowman) e dal sistema tubolare renale. E’ possibile distinguere i nefroni corticali, i cui glomeruli si trovano vicino alla superficie del rene, dai nefroni iuxtamidollari, con glomeruli localizzati tra la corticale e la midollare.
Il sistema tubolare renale è costituito da una serie di dotti che si susseguono uno dopo l´altro. A partire dal glomerulo si incontrano il tubulo contorto prossimale, l’ansa di Henle (a sua volta suddivisa in ramo discendente e ramo ascendente) e il tubulo distale. Più tubuli distali, appartenenti a diversi nefroni, confluiscono nel dotto collettore corticale o tubolare collettore, che prosegue nel dotto collettore midollare, detto anche semplicemente dotto collettore. Dall’unione progressiva di questi ultimi si formano dotti progressivamente più grandi che si svuotano nella pelvi del rene a livello delle papille renali, che sporgono nei calci renali. In ciascun rene ci sono circa 250 di questi dotti collettori maggiori, ognuno dei quali convoglia l’urina proveniente da 4000 nefroni.
Il sistema dei dotti serpeggia nel rene attraversando più volte la corticale e la midollare. Il ramo discendente e la parte inferiore del ramo ascendente hanno pareti molto sottili e, quindi, sono chiamati segmento sottile dell’ansa; al contrario la parte superiore del ramo ascendente dell’ansa torna ad avere pareti spesse, come quelle delle altre porzioni del sistema tubolare ed è detta segmento spesso del ramo ascendente.
Il corpuscolo renale è la parte del nefrone responsabile dell’ultrafiltrazione del sangue. Al suo interno è possibile distinguere il polo vascolare (da cui entra ed esce il sangue che passa nel glomerulo) e il polo urinifero (da cui ha inizio il sistema tubulare). La capsula del Bowman è formata da due foglietti: un foglietto viscerale, a contatto con il glomerulo e un foglietto parietale, che fa seguito al primo delimitando con questo una stretta fessura detta spazio di Bowman (in cui si raccoglie l’ultrafiltrato plasmatico). Al polo urinifero il foglietto parietale continua nel tubulo contorto prossimale.
Il glomerulo è, invece, formato da una fitta rete di capillari che ricevono il sangue arterioso a livello del polo vascolare dall’arteria afferente. In questi capillari il sangue viene filtrato: alcuni suoi componenti passano nella capsula e formano un’urina diluita, detta preurina (si tratta di acqua e piccole molecole, come glucosio, aminoacidi e Sali). Il sangue ultrafiltrato esce, poi, dal glomerulo tramite l’arteriola efferente. Questo gomitolo di capillari compresi tra due arteriole prende il nome di rete mirabile arteriosa, struttura tipica del rene.
La velocità della filtrazione è controllata da una particolare regione del nefrone, l’apparato (o complesso) iuxtaglomerulare, costituito da cellule specializzate che sono localizzate in precise zone delle arteriole afferente e del tubulo contorto distale. A livello di quest’ultimo si trova la zona macula densa.
L’ultrafiltrato passa nei tubuli e man mano che scorre in essi più del 99% della sua acqua e quantità variabili delle sostanze in esso disciolte vengono riassorbiti dal sistema vascolare, mentre piccole quantità di altre sostanze vengono escrete nei tubuli. Ciò è reso possibile dal fatto che intorno al sistema tubulare si trova la rete capillare peritubulare, in cui scorre il sangue proveniente dall’arteriola efferente del glomerulo. In particolare, i vasa recta scorrono a fianco dell’ansa di Henle, insieme ai quali concentrano l’urina; in questo modo gran parte delle sostanze perse in precedenza ritornano nel sangue. L’acqua tubulare residua con le sostanze in essa disciolte diventano urina, mentre i vasa recta vanno a svuotarsi nelle vene corticali.
L’urina definitiva è costituita dall’1% dell’acqua, all’interno della quale sono disciolte l’urea e Sali minerali. Essa viene trasportata al di fuori dei reni attraverso gli ureteri, che la convogliano nella vescica; da questa parte l’uretra, che porta l’urina all’esterno.
Risulta chiaro come il funzionamento renale richieda un forte apporto di sangue. Per questo ciascun rene riceve, direttamente dall’aorta addominale, una grossa arteria renale. Questa penetra nel rene attraverso l’ilo e, insinuandosi nell’organo, si ramifica via via sempre più, fino a dare le arteriole afferenti dei glomeruli. Viceversa, a partire dalle arteriole efferenti prendono origine capillari e altre arterie, fino ad avere la circolazione venosa. Dall’ilo fuoriesce la vena renale, che sbocca nella vena cava inferiore. Inoltre, alcuni vasi linfatici formano una ricca rete superficiale ed una periva scolare profonda.
Le funzioni del rene
Oltre al suo ruolo principale nell’escrezione, il rene svolge anche altre funzioni. Infatti, controlla la concentrazione di vari ioni (sodio, potassio, cloro, fosfato, bicarbonato, calcio) e di glucosio, amminoacidi, acido urico e urea, regolando l’equilibrio idrico ed elettrolitico nei liquidi corporei. Inoltre, il controllo che opera sul riassorbimento di bicarbonato permette il mantenimento del corretto pH del sangue e i meccanismi di recupero ed eliminazione di acqua consentono la regolazione del volume dei liquidi corporei.
Infine, il rene svolge importanti funzioni endocrine secernendo gli ormoni renina, che controlla la pressione sanguigna ed eritropoietina, indispensabile per la formazione e la maturazione dei globuli rossi e le prostaglandine, le cui funzioni sono estremamente varie. Inoltre, nella zona corticale si ha glucogenesi (produzione di glucosio) e, quindi, i reni precipitano al metabolismo degli zuccheri.
Patologie renali
L’analisi della composizione dell’urina può permettere di individuare sostanze che segnalano la presenza di malattie. Ad esempio, elevate quantità di glucosio sono sintomo di diabete mellito.
Inoltre, a volte, i Sali minerali possono sedimentare formando piccolissimi sassolini, i calcoli, che ostruiscono le vie urinarie causando le coliche renali.
Fra le malattie che colpiscono i reni si trovano sia patologie a carattere ereditario, sia disturbi che compaiono al progredire dell’età. Alcune di queste hanno ancora una causa ignota.
Molte malattie che colpiscono questi organi portano, comunemente, allo sviluppo di un’insufficienza renale cronica. Quest’ultima rappresenta la condizione in cui il funzionamento dei reni è ridotto più del 50% e compare quando la patologia interferisce con la capacità di filtrare il sangue. L’insorgenza è, in genere, molto lenta e la progressione è continua, per questo se in un primo stadio è sufficiente che il paziente modifichi le proprie abitudini alimentari, assuma dei farmaci e si sottoponga a controlli regolari e più frequenti, negli stadi più avanzati potrebbero essere necessari la dialisi o il trapianto.
L’insufficienza renale cronica può causare ipertensione, cioè un aumento della pressione sanguigna. Ciò è dovuto al fatto che i reni, normalmente, producono un ormone coinvolto nella regolazione della pressione, la renina, mentre in una condizione patologica i livelli di questa molecola aumentano, causando ipertensione. Viceversa, anche la pressione alta può provocare l’insufficienza renale cronica, perché danneggia i capillari che portano il sangue ai nefroni, le unità funzionali dei reni.
Esistono, poi, dei casi in cui la malattia si sviluppa in poco tempo e, quindi, si parla di insufficienza renale acuta. Questa patologia può richiedere una dialisi urgente, ma spesso consente il recupero della funzionalità renale. Infine, quando si parla di fase terminale della malattia renale (FTMR) o fase terminale dell’insufficienza renale ci si riferisce ad una condizione in cui la funzionalità dell’organo è inferiore al 10% della sua normale capacità.
La tipologia più comune di malattia renale ereditaria è la malattia policistica del rene in forma autosomica dominante (MPRAD). La sua stessa denominazione indica che nei reni affetti sono presenti numerose cisti, vescicole ripiene di liquido; inoltre l’organo risulta allargato e ha una superficie irregolare. Le cisti esercitano una pressione che danneggia progressivamente il tessuto renale, fino ad arrivare a causare un’insufficienza. Spesso al di sopra dei quarant’anni d’età le uniche possibilità di cura sono la dialisi o il trapianto.
La glomerulonefrite o, più semplicemente, nefrite, è una malattia che interessa i glomeruli, le strutture che filtrano attivamente il sangue, che risultano infiammati. Attualmente si suppone che sia causata da un malfunzionamento del sistema immunitario, che, normalmente, protegge l’organismo dalle infezioni, ma che, in questo caso, aggredirebbe per errore i glomeruli, danneggiandoli. In altri casi, invece, sarebbe proprio una reazione immunitaria in corso contro un agente infettivo a compromettere la funzionalità di questi filtri a causa dell’infiammazione che comporta. Un esempio di ciò è quello che può accadere nel lupus eritematoso sistemico, una patologia autoimmune in cui il danno renale è un effetto collaterale comune.
Alcuni tipi di nefrite guariscono spontaneamente, mentre altre richiedono una terapia farmacologica. Esistono, però, delle forme incurabili che portano all’insufficienza renale cronica e in cui i reni perdono la loro capacità di ripulire il sangue.
Anche le ostruzioni dell’uretere e della vescica, le parti del tratto urinario che conducono all’esterno, possono compromettere la funzionalità renale. Negli adulti ciò avviene a causa dell’ingrossamento della prostata, della presenza di calcoli o di tumori, nei bambini, invece, possono entrare in gioco fattori congeniti. In altri casi i neonati possono presentare un’anomalia in cui la giunzione dell’uretere è connessa in modo non corretto alla vescica e si ha la cosiddetta nefropatia di reflusso (o, secondo una terminologia ormai in disuso, pielonefrite cronica). In questa malattia, si ha un ritorno dell’urina dalla vescica al rene, che, se non viene curata in tempo, può evolversi nella fase terminale della malattia renale.
Una delle patologie che possono causare insufficienza renale è il diabete mellito, una malattia provocata dalla mancanza di insulina o dall’incapacità dell’organismo di utilizzarla correttamente. L’insulina è un ormone proteico che regola il livello ematico di glucosio, zucchero fondamentale per le cellule. Nonostante attualmente siano disponibili terapie efficaci per mantenere sotto controllo la concentrazione di glucosio, basate soprattutto sulla somministrazione di questo ormone, i pazienti che hanno sofferto per lungo tempo di diabete sono soggetti al deterioramento dei capillari, inclusi quelli che si trovano a livello dei reni. Ciò comporta il passaggio di proteine nelle urine; tale fenomeno è tanto maggiore quanto più la malattia si aggrava. Inoltre può accadere che negli stadi più avanzati della malattia la forte perdita di proteine provochi l’infiltrazione di acqua fra i tessuti e come conseguenza di ciò si ha la formazione di edemi (gonfiori). Col passare degli anni potrebbe anche rendersi necessario un trattamento dialitico o un trapianto di reni.
Inoltre, i diabetici sono soggetti a contrarre delle infezioni, come quelle del tratto urinario, che possono arrivare a danneggiare i reni se non sono curate adeguatamente.
Infine, l’abuso di droghe come l’eroina, la cocaina e dei farmaci, soprattutto antidolorifici e antiartritici, possono danneggiare i reni fino a portare allo sviluppo di un’insufficienza renale cronica.
Le terapie renali sostitutive
La dialisi e il trapianto di reni vengono definiti terapie renali sostitutive perché mirano a supplire alle carenze del rene reintroducendo la funzionalità mancante.
I trapianti possono prevedere l’espianto dell’organo da cadavere o da donatore vivente. Infatti se la funzionalità renale è buona è possibile sopravvivere con uno solo dei due organi: ciò ha fatto sì che la pratica di donazione di uno dei due reni da parte di un donatore immunologicamente compatibile con il paziente abbia iniziato a diffondersi. Già nel 2003 l’8,3% dei trapianti di reni effettuati in Italia ha utilizzato un organo proveniente da un donatore vivente, contro il 2,9% della Spagna e il ben più elevato 25,3% del Regno Unito.
Il trattamento dialitico (dialisi) permette di purificare artificialmente il sangue di pazienti affetti da insufficienza renale: è, così, possibile eliminare le tossine e i liquidi in eccesso e garantire il mantenimento del pH del sangue e dell’equilibrio degli elettroliti. Tuttavia, può capitare che sia ancora necessaria una terapia medica per contrastare l’accumulo di alcuni elementi (come il fosforo): inoltre, le funzioni endocrine del rene non possono essere rimpiazzate da questa terapia.
Il principio che viene applicato è quello chimico-fisico secondo cui è possibile il trasferimento delle sostanze disciolte tra due soluzioni a differente concentrazione separate da una membrana semipermeabile. Quest’ultima consente il passaggio delle molecole per diffusione e in una sola direzione.
Fra le varie metodologie utilizzabili, la dialisi peritoneale è una tecnica indiretta che utilizza il peritoneo del paziente (ossia il rivestimento della cavità addominale) come membrana dializzante. Questa terapia può essere effettuata a domicilio dallo stesso paziente durante le ore notturne e prevede l’introduzione della soluzione di dialisi nell’addome utilizzando un catetere. Questa, grazie alla sua composizione, richiama ioni e tossine attraverso il peritoneo. Trascorso il cosiddetto tempo di sosta la soluzione viene fatta fuoriuscite e porterà con sé l’acqua e le scorie in eccesso. Il tempo necessario a questa operazione viene chiamato tempo di drenaggio.
L’emodialisi è, invece, un processo diretto che utilizza una sorta di rene artificiale. Quest’ultimo è un macchinario costituito da una pompa, che serve per prelevare il sangue del paziente, un filtro, attraverso cui viene fatto passare il sangue e il liquido per la dialisi (dialisato), in cui il filtro è immerso. Ciò permette uno scambio di liquidi, scorie ed elettroliti tra sangue e dialisato che restituisce il sangue purificato da reinfondere nel paziente.
Il filtro di dialisi presenta dei pori, il cui diametro varia da membrana a membrana, attraverso cui non possono passare proteine di grosse dimensioni, come l’albumina e le proteine plasmatiche, che devono essere lasciate nel sangue perché necessarie all’organismo. Gli ioni e altre piccole molecole presenti ad alte concentrazioni nel sangue passano nel dialisato, in cui la loro concentrazione è inferiore. Inoltre, l’acqua passa nel liquido per la dialisi, trascinando con sé le tossine, per la presenza di una pressione positiva che forza il passaggio attraverso il filtro.
Il dialisato contiene sodio, potassio, magnesio, calcio, glucosio, acetato e bicarbonato; costituisce, quindi, una soluzione che richiama o cede sostanze al sangue attraverso il filtro. Ciò permette che vengano ripristinate le condizioni fisiologiche del sangue.
Ogni trattamento dura 3-5 ore e necessita di assistenza specialistica. Nella maggior parte dei casi sono necessarie tre sedute alla settimana (dialisi trisettimanale) o, raramente, due (dialisi bisettimanale).
Le diverse ditte operanti nel settore propongono differenti soluzioni. La tecnica base, da cui sono originate tutte le altre, è la dialisi standard, che sfrutta il fenomeno della diffusione delle sostanze attraverso il filtro. Quando, però, i pazienti necessitano di un’alta depurazione è preferibile utilizzare altre tecnologie, come l’emofiltrazione pre-post diluizione (HF), che prevede la reinfusione nel paziente di grandi quantità di liquidi. L’emodiafiltrazione (HDF) è una tecnica mista che permette la depurazione da sostanze sia a basso, sia ad alto peso molecolare; infine, l’emofiltazione on-line è diversa dalla precedente solo per la tecnica di reinfusione del sangue e, a sua volta, può presentarsi in differenti varianti: Emodiafiltrazione on-line Mid-Dilution (HDF on-line MD), Paired filtration dialisi (PFD), Emofiltrazione on-line con reinfusione endogena (HFR).
L’Acetate free biofiltration (AFB) e l’Acetate free biofiltration con profilo di potassio
(AFB-K) permettono, invece, di personalizzare la composizione del liquido per la dialisi in base alle esigenze del paziente.

