oftalmologia, oculistica
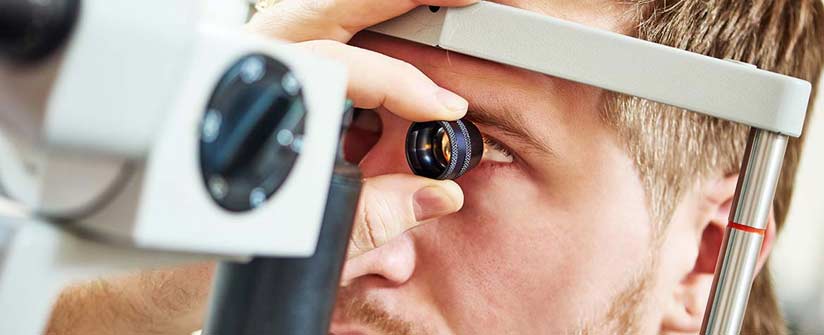

L’oculistica è la branca della medicina che si occupa della prevenzione, della diagnosi e della cura delle patologie che colpiscono l’occhio e della correzione dei difetti della vista. Si parla anche di oftalmologia e oftalmoiatria.
Mentre l’oculista è un laureato in Medicina e Chirurgia specializzato in Oculistica, l’ottico è un tecnico in possesso di un diploma in scuole di questo settore. Il tipo di attività che può essere svolta dall’ottico è limitata alle misurazioni della vista e alla successiva diagnosi dei difetti visivi, che potrà correggere prescrivendo lenti e occhiali.
Infine, la figura specializzata nella cura dei disturbi della visione è l’assistente in oftalmologia, o ortottista.
CENNI STORICI
L’oculistica è una fra le specialità mediche più antiche. Infatti già oltre 3600 anni fa erano note delle norme per la retribuzione di interventi effettuati sugli occhi, riportate nel codice di Hammurabi.
I primi studi sull’anatomia oculare risalgono all’epoca ellenistica e sono molto dettagliati; una delle opere che li ha fatti giungere fino alla nostra epoca è quella di Erofilo da Calcedonia. In questo periodo venivano già condotti degli interventi per la rimozione della cataratta. Nel medioevo questa operazione veniva praticata dall’incisore della cataratta utilizzando una sorta di coltello per permettere dentro all’occhio, ma spesso capitava che venisse causata cecità. Lo stesso Johann Sebastian Bach morì in seguito ad un intervento di questo tipo, mentre Georg Friedrich Händel sopravvisse ad una prima operazione, ma rimase cieco per tutta la vita.
Nonostante tutte queste conoscenze antiche, la branca specialistica si rese autonoma solo nel XIX secolo; fino ad allora il medico oculista era un chirurgo che operava in altri campi. Nel 1800 Carl Gustav Himly introdusse il termine oftalmologia e, negli anni successivi furono aperte le prime cliniche specialistiche a Erfurt e a Budapest; la prima cattedra di oftalmologia fu assegnata a Georg Joseph Beer, che aprì a Vienna la prima clinica universitaria per le patologie degli occhi.
Nel XIX secolo lo sviluppo dell’utilizzo del microscopio permise di scoprire dettagli che aiutarono la scelta della terapia e delle cure da mettere in atto; allo stesso modo l’oftalmoscopio, inventato da Hermann von Helmholtz, e il perimetro, di Richard Förster fecero progredire le tecniche delle operazioni agli occhi.
Thomas Young descrisse l’astigmatico all’inizio del secolo, ma è Albrecht von Graefe ad essere considerato il padre dell’oculistica. In particolare egli mise a punto l’intervento chirurgico per la cura della cataratta, che aprì la strada a grandi successi nel campo. I progressi non si fecero attendere e nel 1906 Eduard Zirm effettuò il primo trapianto di cornea.
Le innovazioni del XX secolo hanno interessato sia la terapia, sia la diagnosi; le malattie oculari sono state comprese sempre meglio e si è arrivati alla possibilità di eseguire un trattamento personalizzato. Gli avanzamenti maggiori riguardano l’esame della retina, l’elemento sensoriale attivo nella visione, difficilmente studiabile in passato perché nascosta nel cranio; l’introduzione di strumenti con la tomografia a coerenza hanno permesso di effettuare enormi progressi nel suo studio.
PRESENZA IN ITALIA ED EFFICACIA SULLA POPOLAZIONE
Secondo gli esperti le malattie agli occhi sono destinate ad aumentare a causa dell’invecchiamento della popolazione. Ad esempio la maculopatia, una patologia che interessa la retina, è più frequente all’aumentare dell’età e in Italia colpisce 27 mila persone ogni anno; è previsto che tale numero triplichi entro il 2030, proprio a causa di un aumento della popolazione anziana. Inoltre, questa non è l’unica malattia che minaccia gli occhi degli Italiani: la cataratta colpisce quasi 400 mila persone ogni anno ed è legata sia all’età, sia ad eventi traumatici che ne causano la comparsa in soggetti giovani; inoltre, trattandosi di una patologia congenita, può presentarsi anche nei bambini.
Attualmente in Italia sono disponibili tecniche innovative che permettono di eseguire interventi chirurgici sempre meno traumatici. Accanto a queste, alcune metodologie ormai consolidate continuano a rappresentare la terapia più efficace e diffusa; ad esempio, il trapianto costituisce tuttora l’approccio migliore per la cura delle patologie degenerative della cornea, anche se nel futuro si pensa di applicare la chirurgia mininvasiva anche a questi casi.
Nel caso del glaucoma, in Italia i pazienti accertati sono circa 550 mila, ma la sempre maggiore consapevolezza del problema, che aumenta il numero di individui che si sottopongono a controlli, lascia intravedere che il dato è destinato a salire. Almeno 200 mila persone sono affette da cecità dovuta a glaucoma e si calcola che nei prossimi anni si verificherà un aumento dei casi del 30%, sempre a causa dell’invecchiamento della popolazione.
Per quanto riguarda i disturbi della vista, un italiano su quattro è miope e ben 5 milioni di pazienti sono affetti da ipermetropia; sono, invece, in 3 milioni a soffrire di astigmatismo e, spesso, contemporaneamente anche di miopia o ipermetropia. Se ci si concentra sulla popolazione infantile si riscontra che circa due milioni e mezzo di bambini di età compresa tra i tre e i dieci anni soffrono di disturbi agli occhi, variabili dagli arrossamenti ai difetti visivi, riscontrati soprattutto durante le ore scolastiche.
In un tale quadro appare estremamente importante l’attività svolta da enti come la Società Oftalmologica Italiana (SOI), che organizza e promuove campagne di sensibilizzazione sociale sulle malattie oculari e, contemporaneamente, offre servizi di assistenza e di sostegno a pazienti e familiari colpiti da degenerazione maculare senile e glaucoma. Altra società che opera sul territorio italiano è l’Associazione Sindacale Medici Oculisti Italiani (ASMOI), nata per difendere la figura professionale dell’oculista, che vuole essere reso lo specialista di riferimento per tutte le problematiche inerenti alla vista. Parallelamente, CERSOI, l’ente di certificazione di qualità SOI, è stato costituito per offrire agli oculisti italiani una struttura imparziale e autorevole in grado di certificare la qualità nello svolgimento dell’attività oculistica, sia diagnostica, che chirurgica.
Alcuni importanti centri di cura nel settore oculistico sono l’Istituto Oftalmico Europeo e l’Azienda Ospedaliera Fatebenefratelli e Oftalmico di Milano, l’Istituto Oftalmico di Firenze e l’Ospedale Oftalmico di Roma.
SCUOLE DI FORMAZIONE, UNIVERSITA´E CORSI DI AGGIORNAMENTO
Per diventare medico oculista è necessario conseguire la laurea in medicina e Chirurgia. Le università italiane presso cui è possibile ottenere questo titolo sono quelle di Ancona, Bari, Bologna, Brescia, Cagliari, Catania, Catanzaro, Chieti-Pescara, Firenze, Foggia, Genova, L’Aquila, Messina, Milano, (Università degli Studi, Milano-Bicocca, Cattolica, Vita-Salute San Raffaele), Modena e Reggio Emilia, Napoli (Federico II e Seconda Università degli Studi), Novara, Palermo, Padova, Parma, Pavia, Perugia, Pisa, Roma (La Sapienza, Tor Vergata, Campus Biomedico), Sassari, Siena, Torino, Trieste, Udine, Varese e Como e Verona.
In seguito, secondo i dati forniti dal Ministero dell’Università, dell’Istruzione e della Ricerca per l’anno accademico 2007/2008, la Scuola di Specializzazione in Oftalmologia può essere frequentata negli atenei di Ancona, Bari, Bologna, Brescia, Cagliari, Catania, Catanzaro, Chieti, Ferrara, Firenze, Foggia, Genova, L’Aquila, Messina, Milano, (Università degli Studi, Milano-Bicocca, Cattolica, Vita-Salute S. Raffaele), Modena, Napoli (Federico II, Seconda Università degli Studi), Padova, Palermo, Parma, Pavia, Perugia, Pisa, Roma (La Sapienza, Tor Vergata, Campus Biomedico), Sassari, Siena, Torino, Trieste, Udine, Varese e Verona.
Le università italiane offrono anche diversi corsi post-laurea, come Corsi di Aggiornamento in Oculistica dell’ateneo di Parma e il Tirocinio Sala Operatoria Oculistica dell’università di Bologna. Inoltre, presso il Campus Biomedico di Roma è stato attivato il Dottorato di Ricerca in Immunologia Oculare.
E’ possibile, invece, diventare ottico frequentando scuole come l’Istituto Nazionale di Ottica Applicata (INOA), mentre alcune università (come quelle di Bari e Roma-Tor Vergata) offrono corsi di laurea per formare la figura dell’ortottista.
TRATTATO DESCRITTIVO
La struttura dell’occhio
L’occhio è una struttura estremamente complessa, costituita da un bulbo (o globo) oculare (o occhio propriamente detto) alloggiato nel cranio all’interno della cavità orbitaria, cui sono associati l’apparato muscolare estrinseco, che coordina il movimento sincrono dei due occhi, l’apparato lacrimale, che svolge attività meccaniche e protettive e una serie di organi accessori e di annessi. L’occhio esterno è, invece, formato dalle palpebre; nella parte interna di queste si trova una membrana detta congiuntiva. I condotti lacrimali si aprono a livello delle commessura mediale.
Il bulbo oculare è una struttura sferoidale caratterizzata da un polo anteriore e un polo posteriore da cui parte il nervo ottico. Allo stesso modo è possibile individuare una camera posteriore e una camera anteriore, delimitata verso l’esterno dalla cornea e posteriormente dal cristallino e dalle estroflessioni della corona ciliare. La camera posteriore è delimitata dall’iride e, nella zona posteriore, si trova il corpo vitreo (o umor vitreo).
Immediatamente intorno al bulbo si trova la retina, una membrana che contiene le cellule sensibili alla luce (coni e bastoncelli). Esternamente ad essa c’è un´altra membrana, detta coroide o uvea, che serve soprattutto a fornire i vasi al bulbo. Infine, la sclera, o sclerotica, avvolge tutta la superficie dell’occhio; si tratta di una membrana fibrosa dal colore biancastro.
L’occhio funziona, essenzialmente, come una macchina fotografica: l’immagine, che raggiunge il bulbo sotto forma di raggi luminosi, viene fatta convergere dal cristallo sulla retina, dove stimola i coni e i bastoncelli causando la modificazione dei pigmenti in essi contenuti. Il segnale generato viene, quindi, trasmesso attraverso il nervo ottico ai centri della conoscenza e della memoria situati nel cervello; a questo punto un’associazione diretta permette di dare un nome a ciò che si vede.
Dopo essersi modificati, i pigmenti contenuti nei coni e bastoncelli si riformano molto velocemente. Per essere pronti a una nuova reazione; tuttavia, per un breve periodo le cellule stimolate non sono più in grado di trasmettere il segnale. La visione risulta, però, continua, perché l’immagine rimane impressa sulla retina per un decimo di secondo, permettendo di unire fra loro fotogrammi successivi. E’ proprio questo il meccanismo che permette di vedere un film al cinema senza rendersi conto che si sta osservando una serie di fotografie in rapida successione.
L’occhio umano è in grado di percepire onde luminose di lunghezza superiori a quella del viola e inferiori al rosso; restano, perciò, escluse dalla capacità visiva dell’uomo le onde ultraviolette e quelle nell’infrarosso.
I muscoli responsabili del movimento dell’occhio (muscoli estrinseci) sono attaccati alla sclera. I movimenti si possono classificare in 3tipi fondamentali: il movimento obliquo provocato dai muscoli mediali e laterali; il movimento verticale provocato dai muscoli superiori e inferiori e il movimento di rotazione dell’occhio dovuto ai muscoli superiori ed inferiori o obliqui.
Gli altri muscoli dell’occhio sono l’orbicolare, il muscolo elevatore della palpebra superiore, il muscolo ciliare, il muscolo dilatatore della pupilla e lo sfintere pupillare.
Le malattie dell’occhio
Le patologie a carico dell’occhio sono varie e più o meno gravi, spesso queste malattie possono essere raggruppate in base alla struttura che ne è interessata.
– Patologie della retina
Il daltonismo è una malattia in cui la percezione dei colori è alterata. Colpisce l’8% della popolazione mondiale e in molti casi si tratta di una patologia ereditaria; il gene che ne è responsabile, che controlla la funzionalità delle cellule fotosensibili della retina, è localizzato sul cromosoma X e per questo motivo colpisce più frequentemente gli uomini. Infatti le donne, che hanno due di questi cromosomi, avranno anche due geni per il daltonismo; perché la malattia si esprima sarà quindi, necessario che entrambe le copie del gene siano portatrici del daltonismo.
Nell’uomo, invece, essendo presente solo un cromosoma X, sarà sufficiente una copia della variante genica che causa la malattia, che, quindi, sarà più probabile. In altri casi il daltonismo è dovuto a un danneggiamento della retina, del nervo ottico o di determinate aree della corteccia cerebrale; in questi casi la malattia può interessare solo una parte del campo visivo e può essere reversibile.
Questa malattia può manifestarsi in modo più o meno grave. Ad esempio, si parla di deuteranomalia quando si ha una difficoltà nella percezione del verde, protanomalia se non si riesce a percepire il rosso e tritanomalia quando la difficoltà di percezione riguarda il colore blu-giallo. Attualmente sono in commercio delle lenti che combinano la luce in modo da correggere la percezione dei colori.
L’emeralopia consiste in una difficoltà più o meno grave di vedere di notte o in un luogo poco illuminato. In genere è causata dalla mancanza di vitamina A; inoltre, patologie come la retinite pigmentosa, che causa la degenerazione della retina, possono determinare l’insorgenza di questa malattia. Può essere curata utilizzando dei colliri per aiutare l’occhio ad adattarsi al passaggio tra giorno e notte, oppure assumendo della vitamina A.
La degenerazione maculare è dovuta ad alterazioni anatomiche o funzionali della macula, la parte centrale della retina. Questa malattia, che nei Paesi occidentali colpisce il 18-20% delle persone anziane, causa una perdita severa e irreparabile della vista, ma in nessun caso porta a cecità. Il sintomo iniziale è una percezione alterata e distorta delle immagini (metamorfopsie), soprattutto delle linee dritte, seguita da una riduzione progressiva della visione centrale; anche i colori sembrano meno brillanti. Non è una patologia curabile, ma, se diagnosticata in tempo, il trattamento laser può rallentarne la progressione.
Il distacco della retina dalla parte interna dell’occhio rende l’organo cieco in quel settore. La causa più frequente è una rottura della retina che consente al vitreo (la sostanza gelatinosa ch si trova all’interno dell’occhio) di passare attraverso la fessura, trascinando con sé la retina stessa; in questo caso si parla di distacco regmatogeno. Nel distacco tradizionale, invece, il tessuto fibrovascolare esercita una trazione sulla retina, causandone lo scollamento. Infine, il distacco essudativo è dovuto a un’infiltrazione di liquido sotto alla retina ed è spesso associato a tumori o infiammazioni oculari. I sintomi precoci di questa malattia sono la visione di flash luminosi o di corpi mobili. E’ possibile intervenire chirurgicamente per rimediare a questa situazione, ma se la retina rimane distaccata per molto tempo il recupero dopo l’intervento è, in genere, scarso.
Con il termine retinite pigmentosa si indica un gruppo di malattie ereditarie che colpiscono la retina caratterizzate dalla comparsa, nelle fasi più avanzate della patologia, di un’espansione delle zone pigmentate. Ciò causa un progressivo deterioramento della retina stessa che impedisce la trasmissione degli impulsi al cervello. I sintomi principali sono cecità notturna, reazione esagerata alla luce (abbagliamento) e limitazione del campo visivo; inoltre, è possibile che si sviluppino cataratta e sordità. Persone affette da retinite pigmentosa possono essere miopi, ipermetropi, soffrire di deformazione della cornea e di strabismo. Attualmente lo sviluppo di questa malattia non può essere arrestato, ma la ricerca internazionale in questo settore è molto attiva.
Altre patologie che interessano la retina sono la Sindrome di Aicardi, che riguarda principalmente il cervello, ma coinvolge anche questa membrana e la retinopatia esterna occulta locale acuta (Azoor), un’infiammazione molto rara la cui causa è sconosciuta e che regredisce in un periodo variabile tra 1 e 3 anni, lasciando, in alcuni casi, difetti permanenti nella vista.
– Malattie del corpo vitreo
Le patologie che interessano l’umore vitreo causano, spesso, la visione di corpi mobili. E’ questo il caso delle miodesopsie e del sollevamento (o distacco) del corpo vitreo.
La Sinchisi scintillante, detta anche Spinteropia, invece, è dovuta a un deposito di cristalli di colesterolo o di leucemia e tirosina (due amminoacidi) o fosfato di calcio all’interno del corpo vitreo. Si tratta di un disturbo raro che, in genere, colpisce un solo occhio, causando sanguinamento o infiammazione.
– Malattie della cornea
Tra le patologie che affliggono la cornea vi è il cheratocono, caratterizzato da un elevato astigmatismo irregolare che impedisce una buona visione e che spesso necessita del trapianto di cornea per essere trattato con successo. Si parla, invece di xeroftalmia quando si avverte secchezza oculare; è questo un quadro clinico che riguarda diverse malattie, come la sindrome di Sjorgren.
La cheratite è, invece, un’infiammazione della cornea dovuta all’infezione da parte di batteri o virus. Le tipologie più diffuse sono la cheratite puntata, di origine batterica e l’ulcera dendritica, causata dall’azione di un virus. I sintomi della prima sono un forte dolore unito a lacrimazione e fastidio in presenza di luce (fotofobia), arrossamento della congiuntiva e macchie grigiastre sulla cornea; questa malattia guarisce in breve tempo senza nessuna conseguenza. L’ulcera dendritica, invece, causa prurito, come se si avesse qualcosa nell’occhio, dolori al nervo ottico, lacrimazione e fotofobia; in questo caso è necessario rivolgersi all’oculista per una terapia adeguata.
– Malattie e difetti del cristallino
Nella cataratta il cristallino diventa opaco, con conseguente annebbiamento progressivo della vista. Ciò è dovuto ad un’ossidazione delle proteine che lo costituiscono, che impedisce ai raggi luminosi di convergere attraverso di esso sulla retina. Nell’antichità si pensava che questo annebbiamento derivasse da un velo calato davanti agli occhi; da ciò deriva il nome della malattia, che, in greco, significa cascata. Oltre a questo non ci sono altri sintomi.
La cheratite è, invece, un’infiammazione della cornea dovuta all’infezione da parte di batteri o virus. Le patologie più diffuse sono la cheratite puntata, di origine batterica e l’ulcera dendritica, causata dall’azione di un virus. I sintomi della prima sono un forte dolore unito a lacrimazione e fastidio in presenza di luce (fotofobia), arrossamento della congiuntiva e macchie grigiastre sulla cornea; questa malattia guarisce in breve tempo senza nessuna conseguenza. L’ulcera dendritica, invece, causa prurito, come se si avesse qualcosa nell’occhio, dolori al nervo ottico, lacrimazione e fotofobia; in questo caso è necessario rivolgersi all’oculista per una terapia adeguata.
– Malattie e difetti del cristallino
Nella cataratta il cristallino diventa opaco, con conseguente annebbiamento progressivo della vista. Ciò è dovuto ad un’ossidazione delle proteine che lo costituiscono, che impedisce ai raggi luminosi di convergere attraverso di esso sulla retina. Nell’antichità si pensava che questo annebbiamento derivasse da un velo calato davanti agli occhi; da ciò deriva il nome della malattia, che in greco, significa cascata. Oltre a questo non ci sono altri sintomi.
Si tratta di una patologia tipica dell’invecchiamento; al passare dell’età, infatti, il cristallino si indurisce e cambia colore, richiedendo l’uso di occhiali da vista. Tuttavia, anche nei diabetici, pazienti che hanno fatto uso prolungato di farmaci come cortisone, cordarone e chemioterapici, persone che hanno subito ferite o traumi oculari gravi, affette da altre malattie oculari o eccessivamente esposte ai raggi solari sono da considerare soggetti a rischio.
L’unica terapia efficace è il trattamento chirurgico, che ha una probabilità di migliorare la vista superiore al 97% a meno della presenza di altre malattia oculari. Tuttavia, può capitare che alcuni mesi o anni dopo l’intervento si sviluppi una cataratta secondaria; in questi casi si interviene con la chirurgia laser, che ripristina la vista in breve tempo.
Nel caso dell’afachia, invece, il cristallino è totalmente assente; questa malattia può originare da traumi o interventi chirurgici o essere congenita, causa disturbi nella messa a fuoco e può essere corretta con occhiali o applicando un cristallino artificiale con un’operazione chirurgica. Traumi oculari possono causare anche la lussazione del cristallino, in cui quest’ultimo si sposta dalla sua sede naturale; tale patologia può avere cause congenite e si risolve chirurgicamente.
Infine, la presbiopia è dovuta al progressivo indurimento del cristallino per perdita di acqua; la conseguenza è un’incapacità di mettere a fuoco. Il soggetto affetto non riesce più a focalizzare gli oggetti alla normale distanza, ma deve allontanarli. Si tratta, quindi, di un fenomeno legato all’invecchiamento che può essere corretto semplicemente utilizzando lenti opportune o con la chirurgia laser.
La presbiopia è solo una delle possibili anomalie dell’ottica e della refrazione dovuta a difficoltà nella messa a fuoco dell’immagine. La refrazione è quel fenomeno fisico che permette la deviazione del raggio luminoso al suo passaggio nel cristallino e, quindi, la focalizzazione dell’immagine sulla retina. Alterazione della refrazione dovute a variazioni delle caratteristiche del cristallino portano a una messa a fuoco imprecisa del’’immagine e dà diversi disturbi visivi.
Nella miopia gli oggetti distanti risultano sfocati; ciò è dovuto a un’eccessiva curvatura della cornea o del cristallino, di un suo aumentato potere refrattivo o un eccessivo allungamento del globo oculare, che fanno sì che i raggi luminosi siano localizzati davanti alla retina. La miopia può anche essere causata da una maggiore curvatura del cristallino rispetto alla norma o a un suo aumentato potere refrattivo.
L’ipermetropia è, invece, caratterizzata da un’insufficiente curvatura della cornea dovuta a un occhio più corto del normale; in questa situazione la messa a fuoco si realizza dietro alla retina e il paziente vede male sia gli oggetti vicini, sia, in parte, quelli lontani. L’ipermetropia può essere in parte compensata sfruttando l’accomodazione, ossia il meccanismo naturale che permette all’occhio la messa a fuoco, ma lo sforzo esercitato può provocare affaticamento.
L’astigmatismo è dovuto a una deformazione della cornea, che, anziché sferica, è ovale. Le immagini a qualunque distanza, appaiono indistinte, schiacciate e distorte perche i raggi luminosi provenienti dagli oggetti cadono su piani diversi tra loro rispetto alla retina.
Tutti i problemi di refrazione possono avere come complicazione l’anisometria, una condizione in cui vi è una grande differenza nell’entità del difetto presente nei due occhi, che può essere lo stesso o diverso.
La quantificazione del difetto può essere effettuata valutando le diottrie, unità di misura utilizzata per indicare il potere delle lenti: lenti forti, con un elevato numero di diottrie, sono più e spesse di quelle con poche diottrie. I decimi sono, invece, utilizzati per indicare l’acutezza visiva, cioè quanto possono essere piccoli degli oggetti per poter essere riconosciuti.
In genere questi difetti visivi vengono corretti utilizzando occhiali o lenti a contatto, con gradazione negativa nel caso della miopia, positive per gli ipermetropi. In alternativa è possibile sottoporsi a un intervento chirurgico correttivo che prevede la sostituzione del cristallino o l’inserimento di una lente intraoculare. In latri casi viene modificata la curvatura della cornea, in modo che i raggi luminosi vengano focalizzati correttamente sulla retina. Infine, i difetti visivi possono essere corretti con il laser, che permette di tagliare, rimuovere o distruggere una piccolissima parte dell’occhio in modo estremamente preciso.
Ogni tipo di laser è specifico per determinate patologie. L’intervento è praticato in anestesia topica; dopo la rimozione delle cellule interessate viene applicata una lente a contatto terapeutica. Dopo una prima fase in cui l’occhio è dolente si ha il recupero della vista in 2-3 settimane, mentre la guarigione completa richiede qualche mese e dopo un periodo di una settimana è possibile eseguire il trattamento sull’altro occhio. In alcuni casi la cornea non viene rimossa, ma riposizionata a coprire lo strato trattato con il laser. Nel 5-20% dei soggetti la correzione ottenuta regredisce nuovamente e il paziente dovrà utilizzare ancora gli occhiali. Inoltre, in caso di gravi difetti refrattivi il trattamento laser migliora il disturbo, ma solo più raramente lo elimina completamente.
– L’occhio pigro
L’ambliopia è una patologia che si verifica solamente durante lo sviluppo dell’apparato visivo. L’occhio ambliope è comunemente chiamato occhio pigro, ad indicare una funzione visiva inferiore alla norma. Ne esistono diverse forme, tutte caratterizzate da una ridotta capacità visiva: l’anisometropia è una differenza di effetto refrattivo tra i due occhi, lo strabismo è una qualsiasi deviazione che non permette una visione binoculare in cui le immagini percepite dai due occhi siano fuse in una sola e la deprivazione sensoriale è un qualunque altro difetto anatomico o patologia oculare (ad esempio, la cataratta). In genere gli individui ambliopi vedono meglio da vicino che da lontano; se lo stesso difetto interessa entrambi gli occhi l’ambliopia non si manifesta.
La terapia di questa disfunzione può prevedere la riduzione dell’input visivo dell’occhio buono (detto anche occhio fissante), ad esempio coprendolo, o la stimolazione diretta dell’occhio ambliope con opportune strumentazioni.
– Lo strabismo
Lo strabismo è una deviazione di uno o entrambi gli occhi rispetto al punto di fissazione; può essere convergente, se l’occhio è deviato verso l’interno, divergente se è deviato verso l’esterno o verticale, se l’occhio è deviato verso l’alto o il basso. Può avere origini congenite e può insorgere più o meno precocemente; inoltre può presentarsi solo in alcuni momenti della giornata (strabismo intermittente) o essere costante. Infine, esistono sia casi in cui solo un occhio è divergente (strabismo monolaterale) e altri in cui, alternativamente, il difetto riguarda entrambi gli occhi (strabismo alternante).
Oltre alla predisposizione genetica, le cause di questo difetto possono essere vizi refrattivi (come l’ipermetropia), patologie dell

